Inhalar bacterias como tratamiento frente a infecciones
Hace ya tiempo os hablamos del trasplante de heces para tratar determinadas enfermedades. Hoy os vamos a contar un trabajo de científicos del Centro de Regulación Genómica (CRG) de Barcelona en el que emplean bacterias modificadas genéticamente y administradas por vía nasal para el tratamiento de neumonías.
La idea
El trabajo, publicado en Molecular Systems Biology da cuenta de la modificación genética de una bacteria para que produzca una proteína que ataca a otra bacteria que provoca neumonía.
La bacteria que han modificado los científicos en el laboratorio es Mycoplasma pneumoniae. Y la bacteria a la que atacan, una vez modificada, es Staphylococcus aureus.
Inmediatamente uno puede pensar “¿para qué voy a tomarme un preparado de bacterias para tratar una infección? ¿Por qué no me dan un antibiótico y ya está? Pues porque hay cada vez más bacterias que son resistentes a los antibióticos. De hecho, la resistencia a los antibióticos se considera uno de los mayores problemas de salud con los que vamos a tener que lidiar en los próximos años.

S. aureus
¿Cómo lo han hecho?
En primer lugar, hay que explicar que esta investigación parte de un problema que existe con un tipo de infecciones que están asociadas a la formación de biofilms o biopelículas. Un biofilm se define clásicamente como una “colonia estructurada de células bacterianas incrustadas en un matriz polimérica fabricada por ellas mismas y adheridas a la superficie”. Así, por ejemplo S. aureus forma biopelículas en catéteres y provoca con cierta frecuencia neumonía asociada a ventilación. Esta infección se da en pacientes intubados ingresados en la UCI. La formación de estas biopelículas hace que los antibióticos tradicionales no actúen bien frente a las bacterias que las forman, puesto que no pueden penetrar en ella. Estos biofilms se pueden formar no solo en la superficie de objetos, sino también en tejidos de nuestro organismo.

Ante este problema, el abordaje de los investigadores del CRG ha consistido en utilizar bacterias como sistemas bioterapéuticos frente a infecciones asociadas a biofilms. En concreto han empleado la bacteria M. pneumoniae debido a su pequeño genoma y la facilidad con la que se puede modificar este. Además, carece de pared celular, lo que permite liberar más fácilmente las sustancias terapéuticas.
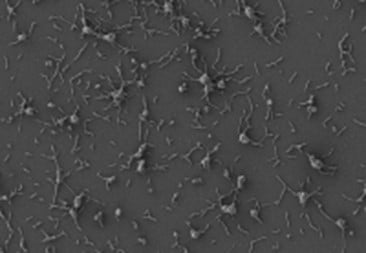
Células de M. pneumoniae. María Lluch/CRG
Lo primero que hicieron fue generar una versión atenuada de la bacteria. Es decir, se aseguraron de que el M. pneumoniae iba a ser completamente inocuo. El siguiente paso fue modificar genéticamente a la bacteria para que fuera capaz de secretar de manera eficaz enzimas bactericidas y antibiopelículas.
Una vez hecho esto, había que ver si funcionaba. Para ello realizaron diversos experimentos, tanto in vitro (en cultivo celular), como ex vivo (tejidos fuera del organismo). Finalmente hicieron las pruebas in vivo, en organismo vivos. Concretamente se utilizó un modelo de ratones con un catéter subcutáneo.
Los resultados demostraron que este tratamiento fue eficaz para tratar la infección en ratones, con una tasa de éxito del 82%. De manera general los resultados mostraron una importante reducción del desarrollo del biofilm.
El M. pneumoniae modificado genéticamente se reproduce en el pulmón, por lo que produce la proteína terapéutica de manera continuada en el sitio de infección.
Otra ventaja que aporta este tipo de terapia es su acción localizada. Al ser administrada por inhalación, realiza su efecto directamente sobre los pulmones y evita, por ejemplo, el daño a la flora intestinal tan frecuente con el uso de antibióticos por vía oral o intravenosa.
Perspectivas de futuro
Se trata de la primera terapia basada en la administración de bacterias con un genoma reducido. Esta terapia puede ser muy importante para lo que actualmente se consideran neumonías no tratables con los antibióticos tradicionales. Se trata de un tipo de neumonía asociada al ámbito hospitalario y que tiene una elevada tasa de mortalidad, de hasta el 15%. Además, esta modificación genética se ha demostrado que también es eficaz frente a Pseudomonas aeruginosa, otra bacterias que provoca frecuentemente infecciones nosocomiales (en el ámbito hospitalario) y que, al igual que S. aureus, suele ser resistente a un amplio espectro de antibióticos.
El siguiente paso es llevar la terapia a los ensayos clínicos, con el fin de conseguir en un futuro, su aprobación para el uso en humanos. El equipo de investigadores confía en que los estudios en pacientes puedan comenzarse en 2023 y de hecho ya han creado una start up con ese fin, Pulmobiotics.
Artículo original
Engineering a genome-reduced bacterium to eliminate Staphylococcus aureus biofilms in vivo. Garrido V, et al. Molecular Systems Biology (2021)17:e10145
About the Author: Alberto Morán
4 Comments
Comments are closed.







Es muy interesante ya que la manera en si parece peligrosa pero en si ayuda mucho.
Es muy interesante, ya que el tema parece y suena peligroso pero es muy beneficioso.
Muy interesante este articulo, en efecto es una metodo que usan en muchos lugares
¡Gracias!