Los corticoides no son malos malísimos
Si sois alérgicos es muy probable que en algún momento el médico os haya recetado algún corticoide. Puede que también os lo hayan mandado por algún problema de la piel o incluso para alguna inflamación. Y seguramente habréis oído hablar de sus “terribles” efectos secundarios o al menos de “lo malo que son los corticoides”.
En este post vamos a daros toda la información para desmentir este mito tan extendido y ayudar a superar algo que ya hasta tiene nombre: la corticofobia.
¿QUÉ SON LOS CORTICOIDES?
Los corticoides, o corticoesteroides, son compuestos que pertenecen a la familia de los esteroides. Nuestro organismo fabrica de manera continua corticoides. A partir de la molécula de colesterol, la corteza de las glándulas suprarrenales (unas glándulas pequeñas que se encuentran encima de los riñones) sintetiza dos tipos de corticoesteroides:
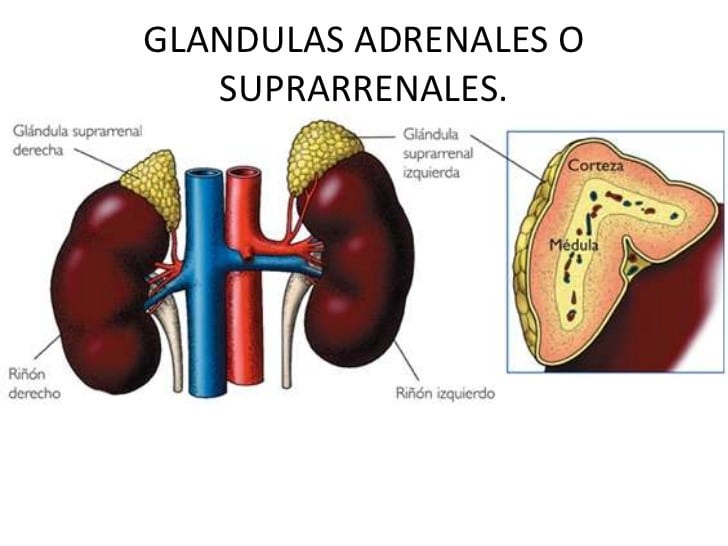
– Corticosteroides de 21 átomos de carbono. Son hormonas que a su vez se clasifican en glucocorticoides como el cortisol (también llamado hidrocortisona) y mineralocorticoides, como la aldosterona.
– Corticoesteroides de 19 átomos de carbono. Aquí tenemos otras hormonas como los andro y estrocorticoides.
Estructura del colesterol. De él derivan los corticoides
Estos corticoides, que podemos llamar “endógenos” o naturales, tienen un montón de funciones fisiológicas, tantas que dan para un capítulo entero de un libro. Así que solo nombraremos unas pocas por encima. Entre ellas está la regulación del metabolismo de las proteínas y los glúcidos, participar en la regulación del sistema inmune, intervenir en los mecanismos de regulación y respuesta al estrés, participar en el desarrollo normal del organismo en las primeras fases de nuestra vida (aumentando, por ejemplo, la síntesis del surfactante pulmonar en los recién nacidos) y muchísimas cosas más. Es decir, son compuestos que genera nuestro organismo y que son esenciales para un correcto funcionamiento del cuerpo.
UTILIDAD MÉDICA DE LOS CORTICOIDES
Los corticoides se emplean en la práctica clínica de manera muy habitual, para tratar diversas enfermedades o ayudar a paliar sus síntomas. Lo primero que tenemos que pensar es que si esto es así, es porque son útiles. Ningún médico nos va a dar tratamientos que ellos crean que no van a funcionar. Realmente, en clínica, cuando hablamos de corticoides nos estamos refiriendo a los glucocorticoides. Así que nos centraremos solo en ellos.
Los corticoides en clínica se emplean, fundamentalmente, buscando sus efectos antiinflamatorio e inmunosupresor. También, aunque este uso es menos frecuente, se pueden administrar cuando existe algún fallo en las cápsulas suprarrenales que impiden su adecuado funcionamiento.
Como la mayoría de los fármacos que tenemos, hoy en día casi todos los corticoides que se emplean son de síntesis. Para ello, lo que se hace en el laboratorio es ir modificando la estructura del colesterol o bien de algún corticoide natural, como el cortisol, para obtener las propiedades que nos interesen más: mayor potencia terapéutica, menores efectos secundarios, mayor rapidez de acción, etc. El corticoide natural cortisol se utiliza habitualmente en la clínica, pero se fabrica por síntesis y se le cambia el nombra, pasando a hidrocortisona.
¿Para qué nos puede mandar el médico corticoides? Pues se emplean para bastantes cosas, pero vamos a citar algunas de las más conocidas:
- Alergias
- Artritis reumatoide
- Artrosis
- Asma
- Bronquiolitis
- Dermatitis
- Eccemas
- Dolor
- Edema cerebral
- Shock anafiláctico
- Transplantes
Por supuesto, hay muchas más indicaciones en las que se pueden administras corticoides, pero no queremos hacer la lista interminable.
ALGUNOS CORTICOIDES “CONOCIDOS”
Sin ánimo de ser exhaustivos, vamos a dar aquí algunos datos sobre algunos de los corticoides de uso más común. Seguro que a muchos los conocéis, aunque sea de oídas.
Los podemos clasificar según su vía de administración.
CORTICOIDES TÓPICOS
Se utilizan para el tratamiento de eccemas, dermatitis atópica (son los fármacos de elección en esta enfermedad), psoriasis, picaduras de insectos…
El primer corticoide con actividad vía tópica fue sintetizado en el laboratorio fue la hidrocortisona, en 1952. Desde entonces han aparecido muchos otros.
Los corticoides tópicos se clasifican según su potencia en cuatro clases. En la siguiente tabla os citamos los de uso más común, junto con alguno de sus nombres comerciales en España. Nota: esta clasificación es la que se emplea en Europa. En América es más frecuente dividirlos según su potencia en siete clases.

Lo primero que tenemos que saber es que, en general su absorción sistémica (paso a sangre) es a muy baja y en muchos casos insignificante. El grado de absorción depende del propio corticoide, de la forma farmacéutica utilizada (así, las soluciones no se absorben casi nada, mientras que el ungüento es el de máxima absorción), de la cantidad de piel (y la zona) en que se aplique… Pero es importante recordar que su paso a sangre es escaso de manera general y por lo tanto el efecto va a ser, sobre todo, local. Para que nos hagamos una idea, se absorbe entorno al 1% de una dosis de hidrocortisona aplicada en el antebrazo. Esta misma dosis aplicada en la piel de la vulva se absorbería hasta nueve veces más.
Son útiles para las afecciones de la piel por su efecto antiinflamatorio, pero también porque poseen actividad inmunosupresora. Recordemos que el sistema inmune está sobreestimulado en muchas afecciones de la piel, como la dermatitis atópica.
¿Cómo se emplean, según su potencia?
Los de potencia baja se suelen emplear para dermatitis de contacto de carácter alérgico. Generalemten no son muy eficaces en la dermatitis atópica.
Los de potencia intermedia se recomiendan en las zonas donde la piel es muy fina, como la cara, párpados y zonas genitales de niños y bebés.
Los corticoides tópicos de potencia alta se emplean en dermatitis atópica en adultos. Se pueden utilizar también en niños y lactantes para brotes de dermatitis sobre las placas y en períodos cortos, siempre bajo prescripción médica.
Los corticoides de potencia muy alta no se deben utilizar en lactantes ni en los niños pequeños en zonas con la piel fina, como la cara o el cuello.

Pese a que su efecto es predominantemente local, los corticoides tópicos también pueden tener, como todos los medicamentos, efectos secundarios no deseados. La aplicación de corticoides cutáneos pueden tanto suprimir el eje como causar un síndrome de Cushing. Además, se asocian a otros efectos secundarios locales como sequedad en la piel, foliculitis, atrofia cutánea, equimosis, estrías y dermatosis. La mayoría de estos efectos son reversibles
Sí es importante tener en cuenta algunas situaciones en las que no se deben usar corticoides sobre la piel. Así, por ejemplo, están contraindicados en la infección por herpes y en la infección por Staphylococcus aureus (impétigo).
CORTICOIDES NASALES
En realidad, es un tipo de administración tópica, pero intranasal. En este caso los corticoides se emplean para las manifestaciones alérgicas que se presentan a nivel nasal, como la rinitis alérgica. También se pueden emplear para la sinusitis. Son capaces de reducir la congestión nasal, el picor, los estornudos y el moqueo.
Se emplean, por ejemplo, la mometasona (Nasonex®), furoato de fluticasona (Avamys®) o la budesónida.

CORTICOIDES INHALADOS
Se emplean, fundamentalmente, en casos de asma o de enfermedad pulmonar obstructiva crónica (EPOC). También para casos de bronquitis o bronquiolitis. Se utilizan por su eficacia como broncodilatadores y su actividad antiinflamatoria de las vías respiratorias cuando se administran inhalados. Los más empleados con el dipropionato de beclometasona, la budesonida y el propionato de fluticasona.
Los corticoides por vía inhalatoria son los medicamentos más efectivos para el control del asma persistente. Hoy en día se tiende a emplear de primeras dosis altas para lograr un control efectivo del asma para, posteriormente, ir reduciendo estas dosis hasta una dosis de mantenimiento.
La absorción, el paso a sangre por esta vía sí es importante, por lo que hay que tener en cuenta los posibles efectos sistémicos. Entre ellos, el más importante, aunque muy poco frecuente, es el Síndrome de Cushing.
CORTICOIDES ORALES
Los corticoides en forma de comprimidos o pastillas se pueden usar en enfermedades con componente inflamatorio. Así, es frecuente verlos recetados para la artritis reumatoide, la colitis ulcerosa o incluso la EPOC. También se pueden emplear para algunos tipos de dolores crónicos como las lumbalgias, aunque en estos casos los tratamientos son cortos y la dosis disminuye cada día. También se emplean para el tratamiento de la enfermedad de Addison, que es aquella en a que las glándulas suprarrenales no pueden producir los corticosteroides endógenos.
Aparte de estos usos, son medicamentos de utilización habitual en pacientes trasplantados, gracia a que su capacidad para inhibir el sistema inmunitario puede ayudar a prevenir el rechazo de órganos.
Aquí tendríamos por ejemplo a la hidrocortisona, que fue el primer corticoide utilizado por su actividad antiinflamatoria. También son muy habituales la dexametasona (Fortecortin®), la prednisona (Dacortin®), la metilprednisolona (Urbason®) y el deflazacort (Zamene®).
Lógicamente, los corticoides administrados por vía oral sí pasan a sangre, por lo que son más frecuentes sus efectos secundarios. Citamos ahora solo algunos de ellos: retención de líquidos, aumento de la presión arterial, aumento de peso, aumento de la glucemia (OJO con los pacientes DIABÉTICOS), problemas en la piel y Síndrome de Cushing.
CORTICOIDES INYECTABLES
Los corticoides en inyecciones se suelen reservar para situaciones de emergencia o cuando se trata de formulaciones de liberación sostenida (de acción prolongada en el tiempo).
Los corticoides intravenosos se utilizan para determinadas enfermedades de tipo autoinmune. Se pueden emplear, por ejemplo, para brotes graves de Enfermedad Inflamatoria Intestinal. Los corticoides que se aplican en inyección intramuscular se emplean generalmente para dolores musculares o articulares (son la famosa “infiltración” de los deportistas).
LA CORTICOFOBIA O MALA FAMA DE LOS CORTICOIDES
¿Se merecen su ‘mala fama’ los corticoides?
La corticofobia es el temor, racional o irracional al uso de corticoides por vía tópica o sistémica. Los corticoides tienen efectos secundarios indeseables, por supuesto que sí. Pero estos efectos secundarios los poseen TODOS los medicamentos que hay en el mercado, sin excepción. ¿Son los efectos secundarios de los corticoides más graves o más frecuentes que los de otros medicamentos? No. Tienen efectos secundarios leves y efectos secundarios graves. Y su frecuencia, en las condiciones adecuadas de administración no es elevada. En caso contrario estarían FUERA del mercado.
La corticofobia está bastante extendida en la población en general, pero afecta también a parte del personal sanitario, incluso a médicos y farmacéuticos. La injustificada mala fama de los corticoides provoca un rechazo a los tratamientos con estos medicamentos, lo cual hace que se intentan evitar y cuando se utilizan se hace durante el menor tiempo posible y del corticoide “más suave posible”. Es muy frecuente entre los padres de los niños con dermatitis atópica y provoca frecuentes fracasos terapéuticos. Porque si no se usan bien, como todos los medicamentos, los corticoides pueden no valer para nada. Entre estos usos incorrectos el más habitual es utilizarlo muy poco tiempo. Sin embargo, el corticoide se debe administrar hasta que la inflamación de la piel haya desaparecido del todo. Si no se hace así, la inflamación volverá a aparecer.
Así, por ejemplo, es frecuente encontrarse un fuerte rechazo a administrar corticoides tópicos a bebés. Sin embargo, está establecido, y los dermatólogos así lo afirman, que los corticoides tópicos se pueden emplear en lactantes sin observar efectos secundarios, siempre y cuando se haga siguiendo las pautas de utilización recomendada: uso intermitente durante los brotes.

Parte de esta fobia se debe al comentario muy extendido de que los corticoides “detienen el crecimiento de los niños». Sin embargo, NUNCA se ha observado ningún efecto relacionado con la utilización de corticoides tópicos sobre el crecimiento de los niños. De hecho, hay estudios que demuestran que los retrasos de crecimiento observados en niños que padecen dermatitis atópica estaban provocados realmente por la severidad de la propia dermatitis o por las alergias alimentarias asociadas, no por el tratamiento con corticoides. Sí se ha visto este efecto en corticoides inhalados. En 1998 la FDA americana reunión a un panel de expertos para estudiar el posible efecto sobre el crecimiento de los corticoides inhalados empleados en el tratamiento del asma en niño. Determinaron que se podía producir un frenazo en el crecimiento de entre 0,3 y 1,8 cm/año. Pese a que ese estudio está hoy en día puesto en entredicho, entre otras cosas porque parece ser que a las dosis de uso normales no se ha visto efecto alguno sobre el crecimiento y el retardo solo se observó en niños sobretratados, desde entonces el debate está abierto en la comunidad médica: algunos médicos optan por evitar los corticoides, mientras que otros prefieren emplearlos, puesto que es bastante más probable que un niño muera de una crisis de asma que de baja estatura. Sí está bien establecido el efecto de la reducción del crecimiento en pacientes pediátricos cuando se administran corticoides orales. Pero hemos de tener en cuenta que la mayoría de los corticoides que se dan a niños es por vía tópica, para afecciones cutáneas.
En definitiva, los corticoides son unos medicamentos con muchas utilidades terapéuticas y que tienen efectos secundarios, como todos los medicamentos. No por ello se les ha de tener miedo. Siempre han de ser recetados por el médico y habrá que seguir muy bien la pauta que nos haya indicado. Los corticoides tópicos, en crema, ungüento, pomada… se emplean en niños y bebés de manera segura desde hace décadas, así que tampoco hay que tener miedo de usarles cuando sea necesario.








